انواع روش های درمان اسپاستيستي در كودكان فلج مغزی
اسپاستيستي و شكلهاي ديگر فعاليت بيش از حد عضلاني كه در نتيجه فلج مغزي ايجاد ميشود می تواند به فانكشن آسيب بزند يا باعث ناراحتي و Body Image ضعيف شود.
اسپاستيستي و شكلهاي ديگر فعاليت بيش از حد عضلاني كه در نتيجه فلج مغزي ايجاد ميشود می تواند به فانكشن آسيب بزند يا باعث ناراحتي و Body Image ضعيف شود. برنامه درماني براي يك بچه Cp ميتواند شامل health therapy منسجم، casting ، exercise ، CIT ، Oral medication ، chemodenervation ، intrathecal baclofen ، selective dorsal rhizotony و جراحيهاي ارتوپدي باشد. تكنيكها ممكن است به منظور كارآمدي بيشتر و بهتر فراهم كردن نيازهاي كودك با هم تركيب شوند. اين مقاله يك مروري بر هر رويكرد نشان ميدهد.
اسپاستيستي يك اختلال حركتي مشخص شده بوسيلهي افزايش وابسته به سرعت در stretch reflex tonic(تون عضلاني) ميباشد كه همراه با exaggerate شدن tendon jerk ها ميباشد و نتيجهي آن بيش از حد فعال شدن رفلكس كششي است. اين اختلال به عنوان جزئي از سندرم نورون محركه فوقاني در نظر گرفته ميشود.
مانند ديگر پديدههاي ناشي از سندرم نورون محركه فوقاني مثل رفلكسهاي كششي فازيك (كلونوس و هايپررفلكس) ، اسپاسمهاي فكسوري و اكستانسوري، كوكانتركشن، ديس تونيا و پديده associated ، اسپاستيستي نيز ميتواند يك اثر عملكردي مهم بر روي يك بچه cp داشته باشد. اين شكلهاي گوناگون فعاليت بيش از حد عضلاني اهداف مهم درماني را در جهت تلاش براي فراهم كردن اهداف فانكشنال براي بچه نشان ميدهد. خیلی مهم است كه بدانيم علايم منفي (ضعف و فقدان مهارت) از لحاظ فانكشنال خيلي بيشتر ناتوان كننده است و كمتر تمايل به درمان دارد.
دامنهي درمان براي تون های بالا بسیار زیاد است، از تمرينات كششي ساده تا درمانهاي دهاني و تزريقي و جراحي.
در اين مقاله يك مروري بر طرح درمان براي اسپاستيستي در cp و گزينههاي درمان فراهم ميشود.
ارزيابي و طرح درمان
برنامه درماني با دقت شروع ميشود و با يك ارزيابي كامل براي تعيين اين كه آيا فعاليت بيش از حد عضلاني با عملكرد، راحتي، زيبايي يا مراقبت تداخل دارد يا نه ادامه مييابد. اگر تداخل ندارد، هيچ درماني لازم نيست. بعلاوه اينكه آيا اسپاستيستي بيمار كمككننده به عملكرد نيز باشد بايد در نظر گرفته شود. براي مثال ممكن است Stiffness اندام تحتاني توانايي transfer را بهبود ببخشد. كاهش دادن چنين اسپاستيستي مفيدي احتمالاً نتيجه معكوس ميدهد.
ارزيابي كامل نياز به تيم كنترل اسپاستيستي دارد كه شامل بيمار و مراقب، پزشك، كاردرمان، پرستار، ارتوپد، ارتوپدي فني همراه با جراح و ديگر حرفهها در بعضي از case ها دارد.
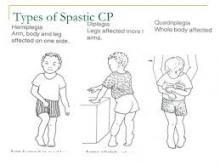
اسپاستيستي در cp ميتواند بسته به ناحيه درگير در بدن طبقهبندي شود،
۱ دايپلژي اسپاستيك (هر دو پا درگير بيشتر از دستها)
۲ همي پلژي (يك پا و يكدست يك سمت بدن درگير)
۳ هميپلژي Double (هر دو دست درگير بيشتر از پاها)
۴ تتراپلژي و/ يا كووادرو پلژي (هر ۴ اندام درگير، معمولاً با شدت زياد)
تعيين الگوي خاص درگيري اسپاسم (scissoring thigh, adduct shoulder) و ميزان شدت مهم مي باشد.
اگرچه هر مراجعي منحصر به فرد است، چندين پارامتر وسيع ميتواند در تصميمگيري كمككننده باشد. جراحي ارتوپدي بايستي تا زمانيكهgait به حد بالغ شدن ميرسد به تأخير بيفتد. Meanwhile، كشش، PT و orthotics به منظور حفظ دامنه حركتي استفاده ميشوند. داروهاي دهاني، تزريقات بوتولونيوم توكسين، intrathecal baclofen و يا ريزوتومي نيز ميتواند مناسب باشند. موقعي كه gait كامل ميشود (بين ۱۰-۶ سالگي)، آناليز gait و معاينات كلينيكي ميتواند به منظور اينكه آيا جراحي لازم است يا نه استفاده شود. به منظور پرهيز از جراحيهاي چندگانه و مدت زمانهاي بيتحركي، بايد سعي شود تا جراحي در يك زمان انجام شود و همين كه امکانش پيدا شد بچه دوباره شروع به تحرك كند. كشش مداوم و درمان دارويي نيز در موقع نياز به منظور حفظ Rom و موبيليتي مورد استفاده قرار ميگيرد.
کاردرمانی و ارتوپدی فنی
کاردرمانی براي بچه CP شامل يك برنامه تمريني منظم ، horsebock riding و يك تنوعي از مداليتهها که شامل بيوفيدبك و تحريك الكتريكي است میباشد. CIT كه همچنين Forced –use therapy نيز خوانده ميشود در طول دهه گذشته توجهات زيادي را به خود جلب كرده است.
AFO به طور معمول براي درمان dynamic equinus در بچه هاي Cp به كار ميرود. AFO مي تواند به طور قابل توجهي excursion مچ پا را كاهش دهد و دورسی فلکشن را در پا افزايش دهد. AFO همچنين ميتواند انتقال Sit-to-Stand را در بچههايي كه مرحله Stand در آنها به علت equinus آسيب ديده بهبود ببخشد. Bjornson بيان كرده است كه AFO موثرترين راه در بچههاي CP کم سن وسال ميباشد.
بيمار يا مراقب ممكن است انتظار داشته باشد كه هر مداليتهي جديدي را مثل توكسين بوتولونيوم ،intrathecal baclofen يا ريزوتومي را به جاي يك برنامه PT فردي استفاده كند. تجربه نشان داده است كه بيماراني كه درمانشان را با يك برنامه تقويتي و استرچينگ ادامه نميدهند، پتانسيل فوايد مداخلات را نميفهمند.
Oral Medication
داروهاي ضد اسپاستيستي دهاني مزيتهايي دارند اما مضرات آنها در اثرات سيستميك و عوارض جانبي آنها است. بنابراين آنها مناسبترين روش براي بچه هايي كه فقط يك كاهش تون خفيف را نياز دارند يا بچههايي كه در آنها اسپاسم در همه جاي بدن منتشر شده مناسب ميباشد.
Boclofen
باکلوفن يك آگونيست GABA-B ميباشد و باکلوفن اغلب داروي انتخابي براي اسپاستيستي ناشي از نخاع در بزرگسالان است. باکلوفن ممكن است در بچههاي بيمار مفيد باشد اگرچه تحقيقات اندكي درمورد استفادهي اين دارو در كودكان انجام شده است. Milla در يك double-blind crossover trial نشان داد كه بالكوفن به طور قابل توجهي اسپاستيستي را بهتر از داروي مسكن (placebo) كاهش ميدهد و هر دو حركت اکتیو و پسيو را بهبود ميبخشد.
Tizanidine
تيزانيدين يك آگونيست alpha-2 نوررودنرژيك است كه مشخص شده است رفلكسهاي كششي تونيك را كاهش ميدهد و مهار پيش سيناپسي را نيز در حيوانات تقويت كند. در يك مطالعه بر روي ۳۰ كودك داي پلژي ثابت شد كه تيزانيدين در دوز mg6 توانايي حركتي را بهبود ميبخشد.
Diazepam
ديازپام يك بنزوديازپين ميباشد كه عملكرد postsynaptic نوروترنسميتر گابا را تسهيل ميكند. يك سري از مطالعات در سال ۱۹۶۰ توانايي ديازپام را در كاهش اسپاستيستي بچه هاي cp نشان داد. اخيرا Mathrew توانايي اين دارو را در كاهش بيش فعالي عضله در مقايسه با placebo در يك مطالعه تصادفي از ۱۸۰ كودك نشان داد. ديازپام همچنين با Dantrolene sodium استفاده شده است. در يك آزمايش كوچك، دو ماده ديازپام و Dantrolense Sodium به مقدار مساوي موثر بودند و تركيب كردنشان با هم بيش از وقتي كه هر كدام تنها باشند موثر واقع شد. دور روزانه ي ديازپام معمولاً mg/kg 12/0 است.
Dantrolene Sodium
برخلاف ديگر داروهاي آنتي اسپاستيستي دهاني، دانترولن سريع در سطح عضله كار ميكند، كلسيم رها شده از ساكپروپلاسما رتيناكولوم را مهار ميكند و باعث ضعف در عضله ميشود. در مطالعات double blind crossover ، نشان داد شد كه دانترولن سديم اسپاستيستي را كاهش ميدهد. دانترولنسديم عليرغم نقش محيطياش و تسكين دهندگياش يك ضعف عمومي و كلي را ايجاد ميكند. بعلاوه اين دارو پتانسيل hepatotoxicity را در تقريباً ۱% بيماران دارد.
به طور كلي ، عوارض جانبي شناختی وتسكيندهندگي داروهاي دهاني اغلب هر بهبودي را در اسپاستيستي تحت الشعاع قرار ميدهد و بيمار را با بدست آمدن حداقل فانكشن رها ميكند. بنابراين انواع ديگر درمان اغلب يك نقش مهمتري را در كنترل تون در بچه CP بازي ميكنند . داروهاي دهاني ميتوانند در بچههاي تشنجي، اختلال خواب يا شرايط ديگري كه در آن اثرات ديگر اين داروها علاوه بر اثرات آنتي اسپاستيستي مفيد هستند، موثر واقع شوند.
Alcohol , phenol, Botulinum Toxin
Chemodenervation ( كه همچنين neurolusis يا blockade neuromuscular نيز ناميده ميشود) به استفاده از يك درمان تزريقي به منظور پيشگيري كردن از اتصال عصب – عضله گفته ميشود.
دو استراتژي در حال حاضر استفاده مي شوند: تزريق محیطي فنول يا اتيل الكل به عصب و تزريق داخل عضلاني botulinum toxin (BONT) .
هر سه ماده براي اسپاستيستي موضعي يا براي مورد هدف قرار دادن مشكلات خاص عضله در اسپاستيستيهاي منتشر یافته مفيد هستند.
هر دوي الكل و فنول در بچههاي Cp استفاده مي شوند اگرچه هيچ كدامشان به طور قوي تست نشده اند.
عصب موردنظر توسط تحريكات الكتريكي شناسايي ميشود، این روشی كه ممكن است خيلي ضعيف توسط بچهها تحمل شود بنابراين بيحسي لازم است. ماده شيميايي به اطراف عصب تزريق ميشود در جايي كه آن denervation را بوسيلهي تحليل بردن آكسون ايجاد ميكند. اين اثر پايدار نيست و innervation دوباره طي ماهها يا سالهاي بعد اتفاق ميافتد. مطالعات فوايد الكل و فنول را در اسپاستيستي بچههاي Cp نشان داده است. گستردهي فوايد اين مواد از چند هفته تا دو سال يا حتي بيشتر ميباشد. عوارض جانبي اين مواد شامل يك خطر بالايي از درد يا پارستزي در هنگام مورد هدف قرار دادن عصب موردنظر مي باشد.
بوتولونيم توكسين
اين ماده يك exotoxin است كه بوسيلهي كلستروديم بوتولونيم توليد ميشود و ارگانيسمي است كه مسئول کزاز (tetanus) مي باشد.
۷ تا سروتايپ (Serotyp) توكسين وجود دارد، A تا G كه همه فرايند فيوژن شدن وزيكول سيناسی را در محل اتصال عصب به عضله مورد هدف قرار ميدهند دو سروتايپ A و B از لحاظ تجاري قابل دسترس تر ميباشند.
بيشتر تحقيقات در Cp با BONT-A انجام شده است اگرچه شمار اندكي از مطالعات نيز به اثربخشي BONT-B در CP انجام شده است.
BONT-B و BONT-A هر دو با هم به طور موفقيتآميزي با تزريق فنول تركيب ميشوند كه اين اثر باعث افزايش شمار عضلات درمان شده در سطح تزريق ميشود. BONT-B يك تمایلی به ايجاد عوارض جانبي اتونوميك نسبت به BONT-A دارد و از اين رو بايستي با احتياط استفاده شود.
اگرچه تحقيقات ابتدايي BONT-A عمدتاً بر روي نشان دادن كاهش اسپاستيستي تمركز داشت اما اخيراً بيش تر تمركز تحقيقات بر روي مزاياي فانكشنال اين تزريقات است. Fehling نشان داد كه تزريق BONT-A به اندام فوقاني همراه با كاردرماني مؤثرتر از كاردرماني تنها بر روي كيفيت مهارتهاي اندام فوقاني است.
تزريقات همچنين ميتواند درد را تسكين دهد و نشان داده شده كه ميتواند معادل fix casting در بهبود Dynamic calf tiyhtness باشد اما براي ديگر بخشهاي بدن fix casting در اولویت قرار ميگيرد.
هر دوي تزريقات و casting ميتواند با هم تركيب شود چون كه بعضي از مطالعات نشان داده كه تركيب اين دو باعث ايجاد نتايج بهتر ميشود. گچگيري معمولاً تا زمان اوج اثرات توكسين يعني ۴-۲ هفته بعد از تزريق به تأخير انداخته ميشود.
در بچهها دوز ماكزيممي كه بايستي در نظر گرفته شود به وزن بچه، بالک عضله و ميزان اسپاستيستي بستگي دارد. بچه ها ممكن است در طول زمان تزريق به يك بيحس كننده يا مسكن نياز داشته باشند. EMG يا تحريكات الكتريكي بعضي وقتها به منظور كمك به هدف گذاري عضلاتی كه به طور سخت شناسايي ميشوند، استفاده ميشود، اگرچه معاينات باليني براي تعيين عضله هدف در بعضي شرايط موثر است.
عوارض جانبي تزريقات معمولاً خفيف و گذرا هستند و شامل درد و گهگاه يك سندرم خفيفflulike و ضعف بيش از حد مي باشد.
رزیتومیRhizotomy
(SDR) Selectic dorsal rhizotomy در اوايل سال ۱۹۸۰ در آمريكاي شمالي شناخته شد و از آن زمان به عنوان يك روش درماني براي كاهش اسپاستيستي متوسط تا شديد اندام تحتاني مورد استفاده قرار ميگيرد. در طول انجام اين كار، بيمار prone ميخوابد و dural sac در معرض ديد قرار ميگيرد تا اين كه ريشههاي عصبي از L2 تا S2 قابل شناسايي باشد. ريشهچههاي عصب فرد شناسايي شده و به طور جدا از يكديگر تحريك ميشود. اين ريشهچههاي عصبي آوران كه فعاليت بيش از حد را نشان ميدهند و بوسيله EMG و مشاهدات بينايي كنترل ميشوند، بريده ميشوند. به طور شاخص ۵۰-۲۵% ريشهچهها بريده ميشوند.
Engsberg نشان داد كه اسپاستيستي ankle ميتواند تقريباً تا سطح نرمال بوسيلهي SDR كاهش يابد. در يك مطالعهي Prospective ،Buckon نشان داد كه SDR و جراحي ارتوپدي هر يك به طور قابل توجهي در بهبود حركت بعد از مدتي طولاني اثرگذارهستند. كاهش در قدرت به دنبال SDR از قديم به عنوان يك نگراني مطرح بوده است. اگرچه مطالعات اخير فقدان عيني از قدرت را نشان ندادهاند.
بهترين كانديداها براي SDR بچه هاي بين سن ۸-۴ سالگي و آنهايي كه اسپاستيستي بيشتر در پاهايشان نسبت به دستهايشان ميباشد و بچههايي كه اسپاستيستي با موبيلتي تداخل ايجاد كرده است، مي باشد.
SDR بوسيله intensive PT به منظور دوباره به حركت درآوردن كودك و بهبود قدرت دنبال مي شود. با وجود بهترين مديريتي كه SDR ميتواند براي تون انجام دهد، بيشتر بچههايي كه نياز بهSDR دارند، سرانجام نياز به جراحي ارتوپدي نيز به منظور اصلاح دفورميتيهاي ناشي از اسپاستيستي دارند. با اين حال SDR مي توان شمار چنين جراحيهايي را كاهش دهد.
Intrathecal Baclofen
Intrathecal baclofen (ITB) در فضاي Intrathecal بوسيلهي يك Catheter چسبيده به يك پمپ كاشته شده، قرار داده ميشود. به علت تماس مستقيم با CNS، دوز موردنياز كمتر از ۱% دوز موردنياز از طريق دهان است، بنابراين عوارض جانبي مثل بيحالي (لتارژي) محدود ميشود.
نشان داده شده است كه ITB اسپاستيستي را در CP علاوه بر بهبود فانكشنال كاهش ميدهد.
ITB به طور شاخص براي بيماراني با اسپاستيستي اندام تحتاني استفاده شود اگرچه مطالعات نشان داده است كه همچنين نتايج خوبي بر روي اسپاستيستي اندام فوقاني دارد.
Orthopedic surgery
با وجود روش های درماني پزشكي و توانبخشي، كودكان CP سرانجام نياز به جراحي ارتوپدي به منظور اصلاح دفورميتيهاي ناشي از بيش فعالي عضله هستند.
دفورميتي اصلاح ناپذير ميتواند ايجاد درد كند، با تحرك تداخل ايجاد كند و منجر به Sublaxation شود. تخمين زده ميشود كه در رفتگي يا نيمه دررفتگي هيپ در بالاي ۲۵% بچههاي cp رخ ميدهد.
Equinovarus پا معمول ترين دفورميتي ديده شده در كودكان cpاست كه نتيجه آن فلكشن مچ پا و turn-in foot همراه باtoe curling است. درمان اغلب tendon lengthening است.
جراحيهاي ارتوپدي معمولاً بهترين روش هستند پس از اين که مرحله gait كامل شده باشد. معمولاً بين سن ۱۰-۶ سالگي.
نتيجه
بيشفعالي عضله ميتواند يك عامل مهم از ناتواني عملكردي در بچه cp باشد طرح درمان متمركز شده بر روي بهبود فانكشن، راحتي و مراقبت، كاهش درد و پيشگيري یا اصلاح دفورميتي است. Oral medication ، chemodenervation، rhizotomy، baclofen intrathecal و جراحي ارتوپدي میتوانند يك نقش مهمي را در درمان بازي كنند. در هر مرحله از برنامه درماني، كاردرماني نقش مركزي را ايفا ميكنند.
تهیه و تنظیم توسط دوست عزیزم آقای دکتر قاسم فلاح زاد
مرکز كاردرمانى و گفتاردرمانى تاک
سعادت آباد_سرو غربی_پلاک۱۴۵
